Ультразвуковое исследование пациентов с заболеваниями мочевого пузыря
Ультразвуковое исследование пациентов с заболеваниями мочевого пузыря
Нормальная сонографическая картина мочевого пузыря
Показания к проведению ультразвукового исследования мочевого пузыря. Ультразвуковое исследование может проводиться в качестве скрининга определенных групп населения, представляющих группы риска развития заболевания мочеполовой системы. Показаниями к проведению исследования также служат: анамнестические указания на наличие заболеваний мочеполовой системы, наличие у больного жалоб, характерных для заболеваний почек, мочевыводящих путей, предстательной железы, семенных пузырьков у мужчин, матки и яичников у женщин, наличие изменений клинико-лабораторных показателей, характерных для заболеваний мочеполовой системы.
Мочевой пузырь — полый мышечный орган, предназначенный для скопления и периодического выведения мочи. Мочевой пузырь расположен в малом тазу и в наполненном состоянии выступает над лоном. Мочевой пузырь состоит из тела, верхушки, дна и шейки. Дно является частью мочевого пузыря, обращенной книзу и кзади (у мужчин к прямой кишке, у женщин в сторону шейки матки и верхней части передней стенки влагалища). Верхушка — часть мочевого пузыря, обращенная кпереди и вверх. Шейка мочевого пузыря — наиболее низко расположенная и узкая часть мочевого пузыря, переходящая в уретру. В мочевом пузыре выделяют треугольник Льето — пространство, ограниченное сзади и сбоку отверстиями мочеточников, спереди — внутренним отверстием уретры. Спереди и с боков мочевой пузырь граничит с предпузырным и предбрюшинным клетчаточными пространствами, сзади — с ампулой прямой кишкой и параректальной клетчаткой, семенными пузырьками и семявыносящими протоками (у мужчин), с мочеточниками. С боков основание мочевого пузыря примыкает к мышце, поднимающей задний проход. Снизу шейку мочевого пузыря у мужчин плотно охватывает предстательная железа.
Подготовка к исследованию мочевого пузыря состоит в наполнении мочевого пузыря до объема 250 мл и более. У больных с недержанием мочи для наполнения приходится проводить предварительную катетеризацию мочевого пузыря и только после этого проводить исследование. Специальной диеты и предварительной очистки кишечника для исследования мочевого пузыря не требуется.
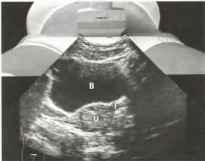
Рис. 1. Следующие структуры определяются в направлении спереди назад: передняя стенка брюшной полости, мочевой пузырь (В) и матка (U), по бокам от которой располагаются маточные трубы (Т).
Сверху, частично сзади, с боков и спереди мочевой пузырь покрыт брюшиной. Брюшина с задней стенки мочевого пузыря поднимается вверх на прямую кишку, образуя пузырно-прямокишечную выемку. В пузырно-прямокишечной выемке располагается часть петель подвздошной кишки, иногда сигмовидная кишка. Внебрюшинная часть мочевого пузыря покрыта тазовой фасцией. Переходя со стенок таза на органы малого таза, тазовая фасция делится на два листка, располагающиеся в сагиттальной плоскости между лобковыми костями и крестцом. Это пространство разделяется фиброзной перегородкой на два отдела: передний и задний. Фиброзную перегородку образует апоневроз Денонвилье (брюшинно-промежностный апоневроз или прямокишечно-пузырная перегородка), идущий во фронтальной плоскости от дна брюшинного мешка к мочеполовой диафрагме. Брюшинно-промежностный апоневроз, отделяющий прямую кишку от мочевого пузыря и предстательной железы, играет важную роль в изоляции этих органов. За счет тазовой фасции и апоневроза Денонвилье все органы малого таза получают фасциальные футляры. Среди них особенно хорошо выражена капсула Пирогова-Ретция для предстательной железы и капсула Амюсса для прямой кишки.
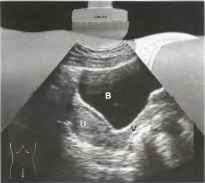
Рис. 2. В направлении спереди назад определяются: передняя стенка брюшной полости, мочевой пузырь (В) и матка (U), сверху которой определяется дно матки, а снизу - влагалище (V).
Органы малого таза находятся в пространстве, ограниченном спереди симфизом, сзади крестцом, с боков сагиттальными листками фасции. В местах фиксации органов к стенкам таза висцеральный листок тазовой фасции приобретает вид толстых связок. Наиболее мощные связки — боковые, содержащие мочепузырные артерии и вены. Кроме того, существует пузырно-лобковая связка у женщин, а у мужчин — пузырно-простатическая связка. Верхушка мочевого пузыря связана с пупочным кольцом посредством срединной пузырно-пупочной связки, образовавшейся в результате облитерации мочевого протока урахуса. По бокам мочевого пузыря проходят два соединительнотканных тяжа, представляющих собой запустевшие пупочные артерии, отходящие от подчревной артерии к пупку.
Мочевой пузырь методично исследуют в надлонных поперечном и продольном сечениях, когда он заполнен, что обычно достигается приемом большого количества жидкости.
При трансабдоминальной эхографии в положении больного на спине производится серия поперечных, продольных и косых срезов над симфизом. От врача, проводящего исследование, требуется четкое представление о том, какие анатомические структуры и отделы мочевого пузыря или предстательной железы попадают в срез при том или ином направлении плоскости сканирования. Количество случаев ложноотрицательной диагностики опухолей передней стенки мочевого пузыря можно уменьшить путем тщательного полипозиционного исследования мочевого пузыря. Сначала при проведении поперечных и косых срезов с изменением положения датчика от верхушки мочевого пузыря к шейке мочевого пузыря и затем при проведении продольных и косых срезов от одной боковой стенки мочевого пузыря до другой при максимально возможном наполнении мочевого пузыря. При таком исследовании с нефиксированным положением датчика вероятность выявления опухоли передней стенки мочевого пузыря гораздо выше, чем при проведении серии срезов из одной позиции.
На поперечном сечении представлен нормальный мочевой пузырь в виде прямоугольника с закругленными краями позади прямой мышцы живота, а также перед и над прямой кишкой.
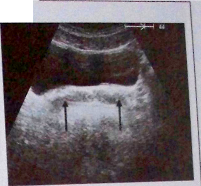
Рис. 3. Срез мочевого пузыря и семенных пузырьков (^) поперечном сечении.
На продольном сечении виден мочевой пузырь, более похожий на треугольник, с предстательной железой или влагалищем, соответственно, расположенными ниже пузыря.
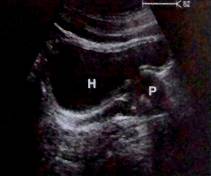
Рис. 4. классическое изображение мочевого пузыря (Н) и предстательной железы (Р) на продольном сечении.
Если имеется нарушение мочеиспускания вследствие нейрогенного поражения или гипертрофии предстательной железы, необходимо вычислить остаточный объем мочевого пузыря. Для этого после мочеиспускания измеряют его максимальные поперечные и передне-задние размеры. Затем датчик поворачивают на 90°, наклоняют вниз и измеряют максимальный кранио - каудальный размер в позиции, когда нет помехи от тем, образованной лонным сочленением.
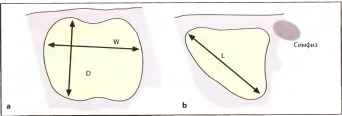
Рис. 5. а Измерение в поперечной плоскости среза. W - ширина, D - глубина, b Измерение в сагиттальной плоскости. L - длина.
Используя упрощенную формулу вычисления объем объем (мл) = ширина (см) х глубина (см) х длина (см) х 0,5 можно рассчитать остаточный объем (мл), разделив произведение трех размеров на два.
Объем остаточной мочи менее 50 мл не выходит за рамки нормы.
Помните, что значения объема остаточной мочи слишком велики при расчете для маленьких объемов и слишком малы при расчете для больших объемов.
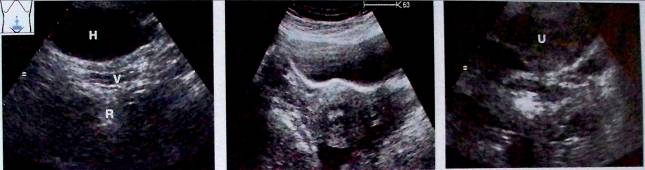
Рис. 6. Сонография мочевого пузыря.
|
а - низкий поперечный срез, лучи направлены под лобковый симфиз. Виден срез мочевого пузыря (Н), влагалища (V) и прямой кишки (R); |
б — датчик перемещен вверх. Видны срезы мочевого пузыря и матки; |
в — датчик перемещен еще выше. Виден срез матки (U). |
В целом нормальный мочевой пузырь имеет округлую, овальную, либо несколько треугольную или квадратную форму.
При визуализации мочевого пузыря в продольной плоскости он сужается краниально и кпереди.
Нормальный объем мочевого пузыря: 350-750 мл у мужчин, 250-550 мл у женщин.
Признаки цистита, камней новообразований мочевого пузыря
Воспалительные заболевания мочевого пузыря редко вызывают появление эхографических изменений. Стенку и просвет мочевого пузыря можно адекватно исследовать только при его заполнении. При установленном постоянном катетере мочевой пузырь обычно пуст, что затрудняет сколько-нибудь достоверную оценку. Для проведения обследования следует пережать катетер на какое-то время, чтобы пузырь заполнился. Как правило, острые и хронические циститы не диагностируются при ультразвуковом исследовании. В то же время при достаточно выраженном отеке стенки цистит можно диагностировать и при опорожненном пузыре. Наблюдается утолщение стенки мочевого пузыря, появление воспалительной взвеси. Утолщение стенки может быть вызвано воспалительным отеком, повышенной трабекуляцией из-за гипертрофии предстательной железы с обструкцией уретры или объемным поражением.
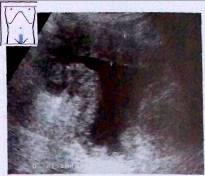
Рис. 7.Утолщение стенки мочевого пузыря. Значительное утолщение стенки мочевого пузыря при гипертрофии простаты
Толщина стенки растянутого мочевого пузыря не должна превышать 4 мм. После опорожнения стенка неравномерно утолщается, и ее размер может достигать 8 мм.
Даже здоровый мочевой пузырь никогда не бывает полностью анэхогенным. Часто в передней части пузыря видны реверберационные артефакты от передней брюшной стенки , а в задней части пузыря — артефакты толщины луча, имитирующие наличие в полости плотного вещества. Эти артефакты необходимо дифференцировать от настоящих сгустков крови или конкрементов, расположенных вдоль дна мочевого пузыря. При быстром изменении силы нажатия датчиком образования в полости могут механически смещаться и плавать в просвете. Артефакт толщины луча или опухоль стенки не реагируют на этот маневр.
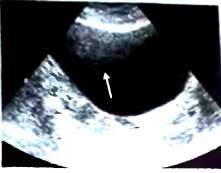
Рис. 8. Помехи. Срез мочевого пузыря. Внутри мочевого пузыря ближе к датчику видны множественные небольшие эхо-тени (Т).
Дивертикулы мочевого пузыря могут иметь как врожденный, так и приобретенный генез. Врожденные (или истинные) дивертикулы образуются в результате неправильной закладки органа в процессе эмбриогенеза. Истинный дивертикул имеет все слои стенки нормального мочевого пузыря. Дивертикул мочевого пузыря является полостью, где содержится моча, соединенной с полостью мочевого пузыря посредством узкой шейки. От того, как опорожняется дивертикул во время мочеиспускания, зависит тактика ведения больного. Наличие остаточной мочи в дивертикуле после мочеиспускания является показанием к резекции мочевого пузыря.
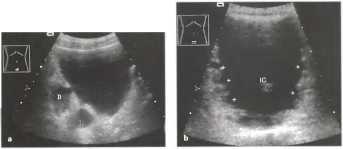
Рис. 9.а, b Дивертикулы мочевого пузыря (D). а Истинный дивертикул (врожденная аномалия): стенка не утолщена, b Псевдодивертикул (стрелки): значительное утолщение стенки. Клинически у пациента имелись признаки доброкачественной гиперплазии предстательной железы. 1C - постоянный катетер.
Ложные дивертикулы (псевдодивертикулы) являются патологией приобретенной и появляются, как правило, при наличии длительно существующей инфравезикальной обструкции (аденоме или раке предстательной железы, стриктурах уретры, клапане уретры и т.д.) Псевдодивертикулы чаще имеют множественный характер и располагаются по задней и боковым стенкам мочевого пузыря. Псевдодивертикулы образуются в результате мешковидного выпячивания участков стенки мочевого пузыря с атрофированным мышечным споем в результате действия постоянного фактора избыточного давления между гипертрофированными трабекулами. Эхографически при наличии дивертикулеза мочевого пузыря определяются фестончатость контура мочевого пузыря, множественные кистозные структуры, расположенные концентрически вокруг мочевого пузыря. При наличии гипертрофии трабекул и множественных мелких дивертикулов определяется "раздвоение” контура стенки мочевого пузыря с множественными мелкими кистозными структурами в толще стенки.
В качестве случайной находки можно увидеть сильную струю мочи, которая выбрасывается из устья мочеточника в мочевой пузырь. Это физиологический феномен выбросов мочи из мочеточников. Если заключение при трансабдоминальном исследовании сделать не удается, следует использовать ректальный или вагинальный датчик. Разрешающая способность внутриполостных датчиков выше из-за использования более высокой частоты и близкого расположения исследуемого органа к рабочей поверхности устройства.
Конкременты мочевого пузыря. Адекватно наполненный мочевой пузырь является идеальным акустическим окном, поэтому в мочевом пузыре возможна визуализация более мелких конкрементов, чем в почке, где гиперэхогенные структуры плохо дифференцируются на фоне клетчатки почечного синуса. Диагноз "песок в мочевом пузыре имеет право на существование (при этом, визуализируются частицы 1-2 мм в диаметре), однако песок в мочевом пузыре необходимо дифференцировать с воспалительной взвесью. Воспалительная взвесь, оседая в наиболее низко расположенных отделах мочевого пузыря, не дает акустической тени. Песок, представленный даже тонким слоем, дает акустическую тень.
Конкременты в мочевом пузыре визуализируются в виде гиперэхогенных смещаемых структур с акустической тенью. Конкременты в мочевом пузыре обычно смещаются при изменении положения больного, однако есть конкременты, которые визуализируются в мочевом пузыре, но не смещаются при изменении положения больного.
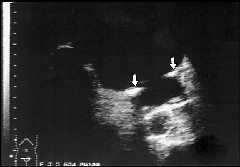
Рис. 10. Эхограмма мочевого пузыря с конкрементами в устьях мочеточников (отмечены стрелками). Пациент с двусторонней обструкцией мочеточников, гидронефротической трансформацией почек, хронической почечной недостаточностью. Конкременты "фиксированы” у стенки мочевого пузыря в проекции мочеточниковых отверстий.
Клинические проявления задержки мочи – это, прежде всего усиливающаяся боль в нижней части живота.
Диагностика: анамнез (характер появления боли, ее локализации, последнее мочеотделение); общий анализ мочи; ультразвуковое исследование; катетеризация уретры.
· Значительное расширение мочевого пузыря.
· В результате переполнения мочевого пузыря и рефлюкса мочи почечная лоханка часто расширяется и становится анэхогенной.
· Могут определяться интенсивные внутренние эхо-сигналы (сгустки крови).
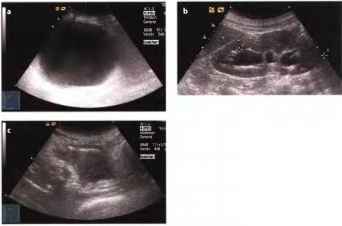
Рис. 11.а-с Задержка мочи, а Сильно растянутый мочевой пузырь, болезненный при надавливании со слабыми внутренними эхо-сигналами (сгустки крови). Пациент, принимающий ежедневно 300 мг аспирина, поступил с клиническими проявлениями геморрагического цистита, b Расширенная непроходимая анэхогенная почечная лоханка. с После промывания мочевого пузыря (для удаления сгустков крови, вызвавших закупорку уретры) ультразвуковое исследование показывает присутствие воздуха внутри пузыря (эхогенная серповидная полоска под куполом мочевого пузыря). Во время промывания определяются яркие вращающиеся эхо-сигналы (кровь).
Большинство опухолей имеют папиллярное строение и злокачественны. Опухоли мочевого пузыря составляют 3% всех злокачественных опухолей и являются наиболее часто встречающимися злокачественными опухолями в урологии. Соотношение частоты опухолей у мужчин и женщин примерно 6:1. Опухоль может быть представлена одиночным очагом, множественными узлами, а также генерализованным папилломатозом. Доброкачественные папилломы гистологические состоят из стебелька соединительной ткани, покрытого переходным эпителием. Базальная пластинка и подслизистый слой интактны. На широком основании переходно-клеточная карцинома или низко-дифференцируемая анапластическая карцинома обладают инфильтрирующим ростом и являются злокачественными. Редко встречающимися опухолями являются аденомы, саркомы. К сожалению, определить гистологическую структуру опухоли по данным эхографии часто не представляется возможным. Так, ворсинчатого вида опухоль на тонком основании может оказаться злокачественной и, наоборот, большая солидная опухоль на широком основании может оказаться доброкачественной.
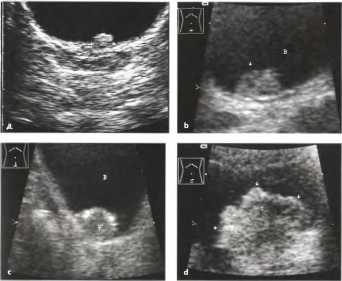
Рис.12. a-d Полиповидные опухоли мочевого пузыря, а Доброкачественная «папиллома мочевого пузыря» (курсоры), b Дольчатое гипоэхогенное образование (стрелка) в дне мочевого пузыря (цистоскопия: папиллярная опухоль; гистологическое заключение: уротелиальная карцинома), с Эхогенная опухоль с эхогенным ободком и отсутствием признаков инфильтрации стенки (гистологическое заключение: уротелиальная карцинома), d Внутрипузырная опухоль с неровными краями (папиллярная уротелиальная карцинома). Гиперэхогенность опухолевой поверхности обусловлена эффектом расплывчатости изображения.
При выявлении опухоли мочевого пузыря необходимо:
— топически локализовать опухоль (указать в каком отделе и по какому контуру располагается опухоль);
— определить размеры опухоли;
— определить распространение опухоли на зону треугольника Льето. поскольку клиницистов, прежде всего, интересует распространенность опухоли на шейку мочевого пузыря и мочеточниковые устья. Косвенным признаком инвазии устья мочеточника является наличие дилатаций верхних мочевых путей со стороны пораженного устья;
— определить наличие и степень поражения стенки мочевого пузыря, перивезикальной клетчатки, рядом расположенных органов, лимфоузлов, наличие отдаленных метастазов.
Для решения вопроса о стадии процесса и о выборе тактики печения рака мочевого пузыря обычно используется классификация рака мочевого пузыря по системе TNM:
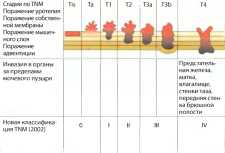
Рис. 13. Стадии карциномы мочевого пузыря. Tis - карцинома in situ, Та - неинвазивная папиллярная карцинома, Т1 - инвазия опухолью субэпителиальной соединительной ткани, Т2 - инвазия опухолью мышечного слоя, ТЗ - инвазия опухолью околопузырных тканей, ТЗа - микроскопические, ТЗЬ - макроскопические образования за пределами мочевого пузыря, Т4 - инвазия опухолью соседних органов.
Метастатически измененные лимфоузлы по ходу подвздошных и более крупных сосудистых стволов определяются, как гипоэхогенные овальной формы образования в виде четок при образовании конгломератов лимфоузлов сложно дифференцировать их и наполненные жидким содержимым петли тонкой кишки.
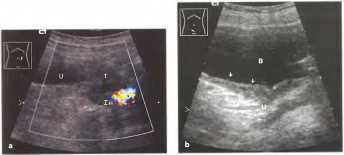
Рис. 14. а, b Частые причины хронической обструкции мочевыводящих путей (ОМВП). а Метастазирующая опухоль в малом тазу (яичник, матка; на данном снимке: карцинома прямой кишки), b Карцинома мочевого пузыря (уротелиальная карцинома, стрелки), часто локализуется возле устья мочеточника. Дифференциальный диагноз включает метастазы карциномы простаты. U - мочеточник, IA - подвздошная артерия, В - мочевой пузырь.
В настоящее время эхография также широко используется и для определения динамики процесса при проведении специфической терапии опухолей мочевого пузыря.




