Возможности ультрасонографии в диагностике заболеваний мужских половых органов и органов мошонки
Возможности ультрасонографии в диагностике заболеваний мужских половых органов и органов мошонки
Мужские половые органы
Семенной пузырек — парный орган, расположенный сзади и по обеим сторонам дна мочевого пузыря, кпереди от прямой кишки. Семенные пузырьки своей передней поверхностью прилегают к дну мочевого пузыря, задней — к ампуле прямой кишки и отделены от нее апоневрозом Денонвилье. Медиально от семенных пузырьков расположены ампулы семявыносящих протоков. У основания предстательной железы выводной проток пузырька сливается с дистальным концом ампулы, образуя семявыбрасывающий проток, который, пройдя через тело предстательной железы, открывается щелевидным отверстием на поверхности слизистой оболочки простатической уретры, сбоку от семявыносящего бугорка. Анатомические размеры семенного пузырька: длина 5 см. ширина 2 см. толщина 1 см. Кровоснабжение: aa.rectales superior et media, vesicalis inferior, ductus deferentis. Иннервация: plexus hypogastrici superior et inferior.
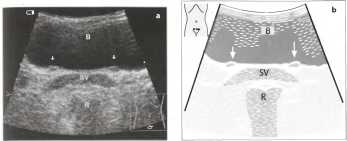
Рис. 1 а, b Ультразвуковая картина семенных пузырьков между дном мочевого пузыря (В) и прямой кишкой (R). SV - семенные пузырьки, стрелки: мочеточниковые гребни.
Обычным надлобковым сканированием можно визуализировать в поперечном срезе проксимальные отделы семенных пузырьков. При оценке состояния семенных пузырьков определяется, прежде всего, наличие симметрии пузырьков (симметрии размеров, формы, эхоструктуры). В норме при надлобковом сканировании семенные пузырьки определяются в виде гипоэхогенного подковообразного образования выше основания предстательной железы толщиной не более 1-1,5 см.
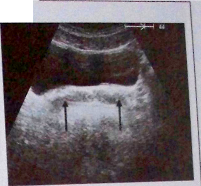
Рис. 2. Сонографический срез мочевого пузыря и семенных пузырьков (^).
Толщина семенного пузырька в норме изменяется в зависимости от степени эякуляторной активности пациента: сразу после эякуляции опорожненные семенные пузырьки визуализируются в виде тонких гипоэхогенных структур, толщиной 3-4 мм. При обструктивных процессах (при раковом процессе или воспалении) сократимость семенного пузырька нарушается, и после эякуляции не происходит уменьшения размеров пузырьков. При этом, как правило, имеются нарушения эхоструктуры семенного пузырька: появляются анэхогенные образования с дистальным псевдо - усилением, при наличии хронического воспаления могут визуализироваться кальцинаты. участки повышенной эхогенности. соответствующие зонам фиброза, в сочетании с кистозными структурами. При наличии ракового процесса (первичного или метастатического) изменения чаще затрагивают один из пузырьков, что является причиной появления асимметрии пузырьков.
Предстательная железа располагается в малом тазу между мочевым пузырем, передней стенкой прямой кишки и мочеполовой диафрагмой. Предстательная железа плотно охватывает шейку мочевого пузыря и простатическую уретру, а также семявыбрасывающие протоки. Предстательная железа имеет форму каштана. Самая узкая и нижняя часть предстательной железы обращена вниз к мочеполовой диафрагме.
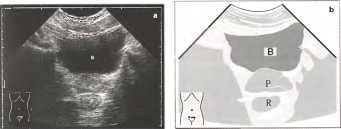
Рис. 3. а, b Нормальная предстательная железа, имеющая форму каштана (Р) и располагающаяся между мочевым пузырем (В) и прямой кишкой (R).
Самая широкая, наиболее высоко расположенная часть, имеющая вогнутую поверхность, имеет название основания предстательной железы. Основание предстательной железы плотно спаяно с мочевым пузырем. Передняя поверхность предстательной железы обращена к симфизу, задняя поверхность — к ампуле прямой кишки. Также различают нижнелатеральные поверхности, обращенные к мышце, поднимающей задний проход. По задней поверхности определяется нерезко выраженная борозда, из-за которой традиционно железа делится урологами на правую и левую долю. Кроме того, урологи условно выделяют среднюю долю — пространство, имеющее форму конуса, обращенного книзу, ограниченное спереди простатической уретрой, сзади — семявыбрасывающими протоками.
Трансабдоминальная сонография половых органов требует заполнения мочевого пузыря. Он смещает содержащие газ петли кишечника вверх и в стороны, устраняя их тень, и служит акустическим окном. Предстательная железа расположена у основания мочевого пузыря, кпереди от прямой кишки и визуализируется в надлобковом поперечном и срединном продольном сечениях. В норме размеры предстательной железы не должны превышать 3x3x5 см, а объем — 25 мл. У пожилых мужчин часто встречается увеличенная предстательная железа. Такая железа мешает опорожнению мочевого пузыря и может привести к появлению трабекул на его стенках.
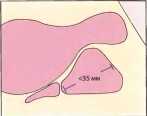
Рис. 4. Предстательная железа и мочевой пузырь в плоскости поперечного среза
Предстательная железа: длина <35 мм, ширина <45 мм.Глубина <35 мм, объем <25 мл.
Согласно теории зональной анатомии в предстательной железе выделяются четыре железистые зоны: центральная зона (ЦЗ), периферическая зона (ПЗ), переходная (транзиторная) зона (ТЗ) и периуретральные железы (ПУЖ). Центральная зона составляет около 20% железистой ткани, окружает эякуляторные тракты и имеет форму конуса с основанием, обращенным к основанию предстательной железы, и верхушкой, обращенной к семенному бугорку. Ацинусы желез центральной зоны большие, неправильной формы, эпителий низкий кубический с гранулированной цитоплазмой. Периферическая зона составляет 75% от всего объема железистой ткани. Ацинусы желез мелкие, округлой формы, эпителий — высокий, цилиндрический, с негранулированной цитоплазмой. Переходная зона — это два небольших округлых сегмента, составляющих всего 5% всего железистого объема и расположенных по бокам проксимальной уретры.
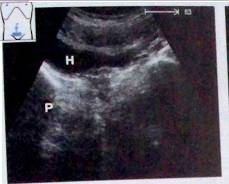
Рис. 5. Мочевой пузырь и предстательная железа на поперечном сечении (низкий срез): видны анэхогенная полость мочевого пузыря (Н) и гипоэхогенная предстательная железа (Р).
Кроме железистой ткани в предстательной железе имеется четыре фибромышечных слоя. Самый большой из них — передняя фибромускулярная строма (ПФС) — является продолжением детрузора и покрывает переднюю часть предстательной железы. Кроме того, выделяют: циркулярный мышечный слой, являющийся продолжением мускулатуры нижней части мочеточника и поверхностных слоев треугольника (т.н. препростатический сфинктер — ППС) и препятствующий ретроградной эякуляции, продольные гладкомышечные волокна уретры (ГВУ), а также постпростатический сфинктер, являющийся продолжением наружного уретрального сфинктера (ПОПС), отвечающего за удержание мочи в мочевом пузыре и произвольное мочеиспускание. Кровоснабжение предстательной железы осуществляется из aa.rectales media, vesicalis inferior. Иннервация — plexus hypogastricus.
Рис. 6. Датчик наклонен немного вверх. Теперь виден срез предстательной железы;
Показаниями к эхографическому исследованию предстательной железы являются: патология, выявленная при ректальном пальцевом исследовании, любые дизурические явления, клинические проявления острой и хронической почечной недостаточности, изменения в анализах мочи, крови. В качестве скрининга для выявления патологии предстательной железы рекомендуется использовать эхографию у лиц старше пятидесяти лет — в связи с большой распространенностью аденомы и рака предстательной железы у этой категории населения. Эхографическими методами исследования предстательной железы являются: обычный (трансабдоминальный), трансректальный, трансуретральный. В связи со значительным удалением предстательной железы от сканирующей поверхности при трансабдоминальном исследовании (предстательная железа расположена глубоко в малом тазу), чувствительность метода в выявлении патологических изменений структуры довольно низка. В настоящее время все современные специализированные клиники и кабинеты оснащены высокочастотными ректальными датчиками, позволяющих визуализировать мельчайшие изменения структуры.
Метод транс ре стального ультразвукового исследования (ТРУЗИ) требует наличия специальных высокочастотных ректальных датчиков (от 5 до 10 МГц). В настоящее время имеются датчики с линейной сканирующей поверхностью, секторные датчики, биплановые (линейные и конвексные), а также датчики с возможностью использования импульсной и цветовой допплерографии. Затраты на приобретение подобных датчиков полностью оправдываются, т.к. диагностика заболеваний органов малого таза у мужчин (особенно — предстательной железы) на современном уровне невозможна при проведении только трансабдоминальной эхографии.
Противопоказанием к трансректальному исследованию является наличие глубоких трещин анального отверстия прямой кишки, воспаленных геморроидальных узлов.
Трансуретральные исследования предстательной железы в нашей стране практически не используются из-за отсутствия необходимого оборудования. В мировой практике при использовании современных микродатчиков трансуретральное сканирование предстательной железы используется для определения степени инвазии стенки мочевого пузыря раковым процессом, исходящим из предстательной железы, наличия поражения шейки, мочеточниковых устьев при раке предстательной железы.
Половой член: может сканироваться в переднезаднем направлении от промежности. Кавернозные тела характеризуются мелкоточечными внутренними эхо-сигналами низкой интенсивности. Губчатое тело имеют гипоэхогенную структуру, мочеточник имеет вид эхогенной полоски.
Мошонка представляет собой кожное мешковидное образование, разделенное на две половины, в каждой из которых находится яичко, придаток и мошоночный отдел семенного канатика. Стенка мошонки состоит из следующих слоев:
1) кожа;
2) мясистая оболочка;
3) наружная семенная фасция;
4) фасция мышцы, подвешивающей яичко:
5) мышца, подвешивающая яичко;
6) внутренняя семенная фасция;
7) влагалищная оболочка яичка.
Яички имеют однородную мелкозернистую эхо-структуру.Яичко покрыто белочной оболочкой и висцеральным листком влагалищной оболочки, которая участвует в формировании серозной полости мошонки, представляющей часть брюшной полости. В норме между листками влагалищной оболочки содержится небольшое количество серозной жидкости. В яичке различают верхний и нижний полюса, латеральную и медиальную поверхности и задний и передний края. Верхним полюсом яичко обращено вверх и латерально. По заднему краю расположены придаток яичка и семенной канатик. Там же расположены ворота, через которые проходят сосуды, нервы и семенные канальцы. От белочной оболочки в области ворот яичка расходятся соединительнотканные перегородки, разделяющие паренхиму яичка на 200-220 долек. В дольках залегают семенные канальцы, которые ориентированы по направлению в сторону ворот яичка, где образуют его средостение. В области верхнего полюса яичка расположен привесок или аппендикс яичка, представляющий остаток редуцированного мочевого протока. Нормальные яички взрослого мужчины четко отграничены от слоев мошонки, имеют однородную структуру, относительно сниженную эхогенность и размеры около 3x4 см. Придатки расположены у верхнего полюса яичка наподобие чашки и идут вдоль его задней стенки. У детей оба яичка должны быть видны в мошонке на поперечном сечении, что позволяет уверенно исключить неопущение яичка.
Рис. 7. Сонограмма нормального яичка.
Придаток яичка располагается по его заднему краю и имеет булавовидную форму. В нем выделяют головку, тело и хвост, однако четких анатомических границ эти отделы придатка не имеют. Хвост придатка переходит в семявыносящий проток. Как и яичко, придаток покрыт серозной оболочкой, которая проникает между яичком, головкой и телом придатка, выстилая небольшую пазуху. На головке придатка встречается привесок, представляющий часть редуцированного полового протока.
Семенной канатик представляет образование, состоящее из семявыносящего протока, артерии яичка, венозного сплетения, лимфатических сосудов и нервов Семенной канатик покрыт оболочками и имеет форму шнура, находящегося между яичком и внутренним отверстием пахового канала.
Острый и хронически простатит
Острый бактериальный простатит обычно имеет манифестную клинику: различные дизурические явления, боль и дискомфорт в промежности, боль при дефекации, возможны септические явления. Диагноз традиционно устанавливается на основании клинических симптомов и характерных пальпаторных изменений (при ректальном пальцевом исследовании определяется увеличенная, отечная, резко болезненная железа). Однако в практике нередки диагностические ошибки в связи со схожестью клинической симптоматики острого простатита и острого парапроктита. Ультразвуковое исследование поможет решить эту диагностическую задачу. УЗИ и ТРУЗИ в стадии отека и инфильтрации железы выявляют: увеличение железы, изменение ее формы (железа становится шаровидной), изменение структуры железы, при этом значительно снижается эхогенность железы, теряется эхографическая дифференциация железистых и фибромышечных
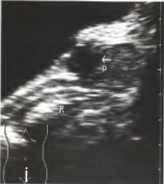
Рис. 8. Острый простатит: скопление жидкости (Р, стрелка) в предстательной железе. Эхогенный участок представляет собой жидкий гной. R - прямая кишка.
Достаточно распространена диагностическая ошибка при проведении ультразвукового исследования: при наличии предварительного урологического диагноза острого простатита и выраженных клинических явлениях дизурии у пациента врач УЗИ производит исследование при неадекватно наполненном мочевом пузыре, при этом, особенно у полных больных. предстательная железа выглядит гипоэхогенным образованием равномерно сниженной эхогенности с нечетким контуром, что приводит к ультразвуковой гипердиагностике острого простатита. В данном случае кажущееся снижение эхогенности и нечеткость контуров объясняется не наличием отека железы, а наличием плохого акустического окна. При абсцедировании простатита нарастает клиническая симптоматика — присоединяются септические явления. При пальпации может определяться дополнительный симптом флюктуации. Эхографически в ранней стадии формирования абсцесса на фоне гипоэхогенной отечной ткани железы появляются анэхогенные зоны, соответствующие зонам некротических изменений. Затем происходит формирование стенки абсцесса. При этом уменьшается инфильтрация остальной части железы, в связи, с чем размеры железы постепенно возвращаются к норме. Эхограмма (ТРУЗИ) крупного сформировавшегося абсцесса в виде кистозной структуры с толстой стенкой и жидкостным неоднородным содержимым. Множественные мелкие абсцессы в предстательной железе, расположенные диффузно в виде зон сниженной эхогенности с неровными толстыми гиперэхогенными стенками.
В целом для острого простатита характерно:
· Снижение эхогенности предстательной железы.
· Некоторое увеличение размеров.
· Ровные края.
· Часто имеются полости с жидким гноем.
Хронический простатит — заболевание, распространенное в популяции, однако патогномоничных эхографических признаков хронического простатита нет. Пальпаторные изменения также не специфичны: в железе могут определяться участки уплотнения, мелкие очаги размягчения, железа может иметь дрябловатую консистенцию. Размеры железы часто остаются в пределах нормы, в период обострения железа может увеличиваться, в стадии склерозирования (конечная стадия развития простатита) — уменьшаться. Контур железы может быть ровным, может быть прерывистым, зазубренным (из-за наличия фиброзных спаек, образовавшихся при переходе воспаления на парапростатическую клетчатку). Эхоструктура железы может быть практически не изменена, может выявляться диффузное повышение эхогенности в результате клеточной инфильтрации, склеротических изменений. Достаточно часто отмечается неоднородность железы в виде чередования мелких зон повышенной эхогенности (участки фиброза, кальцинации, клеточной инфильтрации), пониженной эхогенности (зоны воспалительного отека и инфильтрации, гнойного расплавления ткани), анэхогенных зон, соответствующих мелким ретенционным кистам.
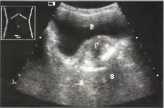
Рис.9. Камни предстательной железы (камни, стрелки) у пациента с предполагаемым хроническим простатитом: крайне эхогенные образования внутри простаты, дающие дистальную акустическую тень (S). В - мочевой пузырь, Р - предстательная железа.
Кальцинация, в большом проценте случаев встречающаяся при хроническом простатите, некоторыми авторами относится к патогномоничным признакам хронического простатита, однако кальцинация часто встречается и при аденоме, и при раке предстательной железы. Предстательная железа практически не визуализируется на фоне перипростатической клетчатки, поскольку эхогенность ее резко повышена за счет процессов фиброзирования.
Таким образом, для сонограммы пациентов с хроническим простатитом:
· Уменьшение размеров простаты.
· Гиперэхогенная или неоднородная внутренняя эхо-структура.
· Эхогенные участки - рубцовая ткань.
· Интенсивно эхогенные кальцинаты с акустической тенью (образуются на фоне сконденсировавшегося секрета или воспаления).
Новообразования предстательной железы
Аденома предстательной железы (доброкачественная гиперплазия предстательной железы).
Название "аденома предстательной железы" неточно отражает патоморфологию процесса. В современной литературе и практике используется общепринятый термин ВРН — Benign prostatic hyperplasia — доброкачественная гиперплазия предстательной железы. Однако мы будем использовать традиционное для России название для обозначения процесса доброкачественной гиперплазии предстательной железы.
Клиническими проявлениями аденомы предстательной железы являются: учащенное мочеиспускание, никтурия. ослабление напора струи мочи при мочеиспускании, замедление мочеиспускания. При декомпенсации детрузора развиваются: недержание мочи, дилатация верхних мочевых путей, атрофия почечной паренхимы с развитием хронической почечной недостаточности. Условно можно считать первой стадией развития аденомы наличие увеличения предстательной железы и характерных изменений внутренней эхоструктуры при отсутствии остаточной мочи. Наличие остаточной мочи без признаков дилатаций верхних мочевых путей является поводом для установления второй стадии аденомы. При наличии дилатаций верхних мочевых путей клиницистами обычно устанавливается третья стадия аденомы. Прямой корреляции между размерами предстательной железы и стадией аденомы не существует. В большей степени клиническая стадия аденомы, т.е. выраженность клинической симптоматики, зависит от характера роста аденомы, а также от наличия сопутствующих заболеваний (хронического простатита, уретрита и др.).
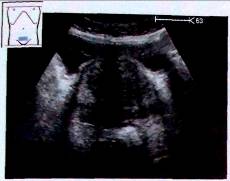
Рис. 10. Гипертрофия предстательной железы. Увеличение так называемой средней доли, форма предстательной железы становится округлой.
Данные УЗИ, ТРУЗИ, особенно при выявлении узловых образований, необходимо соотносить с данными пальцевого ректального исследования, с данными лабораторных исследований (с уровнем ПСА в сыворотке крови больного). Данные пальпации позволяют оценить консистенцию узла, плотность всей железы, что не доступно для эхографии. При исследовании per rectum урологи обычно описывают аденому следующим образом: железа увеличена, подвижна, границы четкие, контуры ровные или бугристые, междолевая бороздка сглажена, консистенция плотноэластическая. Уровень ПСА рассчитывается в зависимости от объема железы и возраста пациента. Возможности обычной трансабдоминальной эхографии ограничены: можно определить размеры железы, состояние капсулы, симметрию железы, объем остаточной мочи, однако выявление тонких изменений внутренней структуры железы и характера патологических изменений возможны только при проведении ТРУЗИ.
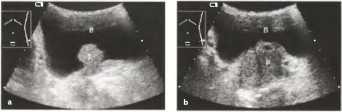
Рис. 11. Доброкачественная гиперплазия предстательной железы (ДГПЖ; аденома средней доли), а Полиповидное опухолевидное образование (Т) в мочевом пузыре (В).
Современные представления об эхографических изменениях, имеющих место при аденоме, основываются на работах по зональной анатомии и патоморфологии аденомы McNeal J.E. и его последователей. Именно теория зональной анатомии McNeal J.E. позволяет объяснить особенности роста аденомы у разных пациентов, и, соответственно, различную клиническую картину, имеющую место при различных типах роста аденомы. В своих работах McNeal J.E. убедительно показал, что при аденоме предстательной железы происходит преимущественный рост переходных зон по направлению к внутренней части железы, образуя то, что урологи называют латеральными долями предстательной железы. При этом разросшаяся переходная зона начинает сдавливать центральную и периферическую зоны, вызывая их постепенную атрофию.

Рис. 12. На выполненном под углом снимке определяется ДГПЖ, что исключает первичную опухоль мочевого пузыря. Р - предстательная железа.
Из центральной и периферической зон и фибромышечных слоев формируется "хирургическая капсула", по которой происходит "вылущивание' аденомы при аденомэктомии. Кроме гиперплазии переходных зон может иметь место гиперплазия периуретральных желез. Степень свободы роста периуретральных желез резко ограничена находящимися снаружи мощными мышечными пучками перипростатического сфинктера. Единственным возможным направлением роста для них является рост вверх по ходу уретры. При этом формируется т.н. средняя доля, которая растет, оттесняя кпереди и деформируя заднюю стенку мочевого пузыря, сдавливая в значительной степени простатическую уретру и шейку мочевого пузыря. Одновременно с процессами клеточной гиперплазии происходит разрастание фибромускулярной стромы.
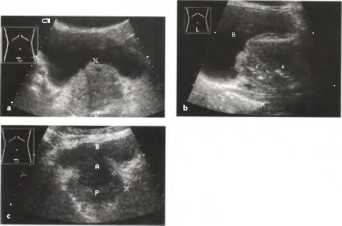
Рис. 13. Доброкачественная гиперплазия предстательной железы (ДГПЖ). Снимок в нижней поперечной плоскости брюшной полости: однородная эхо-структура с довольно ровными краями. Бугристая верхняя поверхность простаты приподнимает дно мочевого пузыря,
Эхографически по мере увеличения аденомы изменяются форма среза, размеры, структура и соотношение внутренней и наружной части железы; в некоторых случаях нарушается симметрия среза относительно сагиттальной оси. Начало процесса роста аденомы сопровождается только увеличением передне-заднего размера железы и изменением соотношения внутренней гипоэхогенной части железы и наружной части железы средней эхогенности. По мере прогрессирования аденомы изменяется значительно форма железы — при росте только переходных зон железа становится шаровидной; при преимущественном росте периуретральных желез отмечается выбухание контура железы в просвет мочевого пузыря, с нарушением симметрии среза железы относительно сагиттальной оси.

Рис. 14. Доброкачественная гиперплазия предстательной железы (ДГПЖ).Снимок в нижней продольной плоскости брюшной полости: увеличенная предстательная железа приподнимает дно мочевого пузыря (В). Эхо-структура железы неоднородна, в связи с наличием большого количества микрокальцинатов (амилоидные тельца, стрелки). R - прямая кишка,
Различия в гистоморфологическом типе гиперплазии железы находят свое отражение и в степени клинической выраженности проявлений аденомы: так при росте только переходных зон наблюдается значительное увеличение железы, не сопровождающееся, однако, выраженной обструкцией простатической уретры. При преимущественном росте периуретральных желез наблюдается незначительное увеличение предстательной железы, в основном за счет передне-заднего размера, однако сдавливание уретры и симптомы инфравезикальной обструкции будут очень выражены. Часто определяется и тот, и другой тип роста аденомы. Неопытный исследователь может принять выбухание средней доли в поперечном эхографической срезе за опухоль мочевого пузыря, тогда как в продольном сечении будет очевидна органопринадлежность этого своеобразного рога (диагноз — аденома предстательной железы с преимущественным ростом периуретральных желез, вызывающим деформацию шейки мочевого пузыря). Поскольку процесс гиперплазии не является злокачественным и не характеризуется инфильтрирующим ростом, то капсула железы обычно четко прослеживается по периферии среза.

Рис. 15. Доброкачественная гиперплазия предстательной железы (ДГПЖ) (Р, курсоры) с гипоэхогенной доброкачественной гипертрофией предстательной железы, «аденома средней доли» (А, курсоры), приподнимающая дно мочевого пузыря (В).
Эхогенность узлов во многом зависит от морфологии процесса. Так Saitoh Т. и соавт. выявили достоверные различия эхографических характеристик аденомы преимущественно гландулярного типа или фибромиоматозного типа. Эхогенность узлов часто имеет смешанный характер, снижена при микрогландулярной гиперплазии (эти случаи сложны для дифференциальной диагностики с опухолевыми узлами и требуют морфологической верификации), редко — повышена. Частыми находками при аденоме предстательной железы являются мелкие ретенционные кисты, кальцинаты, генез которых связан со сдавливанием протоков железы гиперплазированной тканью. Наиболее сильно происходит сдавливание протоков по т.н. хирургической капсуле — в пространстве между гиперплазированной внутренней и наружной частью железы. Поэтому при аденоме наиболее часто наблюдаются кальцинаты именно по хирургической капсуле.
Доброкачественная гиперплазия предстательной железы при сонографии обычно проявляется как:
· Ограниченное или диффузное увеличение периуретрального отдела железы в области дна мочевого пузыря (увеличение средней доли железы).
· При пролиферации железистой ткани центральной парауретральной части последняя может оказывать давление на остальные отделы предстательной железы, приводя к образованию «хирургической капсулы».
· Ровные края, нормальная капсула железы.
Рак предстательной железы.
По данным ряда исследователей рак предстательной железы составляет 20% от общего числа раковых заболеваний и является наиболее частой после рака легких причиной смертности. Рак предстательной железы редко встречается у лиц до 50-летнего возраста. По данным аутопсии у лиц старше 50-летнего возраста рак предстательной железы встречается в 30% случаев. В невыборочных исследованиях аутопсийного материала рак встречается у 10% мужчин в возрасте от 50 до 59 лет. У лиц старше 70 лет частота встречаемости рака предстательной железы составляет 40-50%.
Рак предстательной железы обычно возникает на периферии органа, может инфильтрировать стенку мочевого пузыря и распространяться в просвет последнего в виде дольчатой ткани.
Длительное время считалось общим положением, что "малый" рак (раковая опухоль с объемом менее 1 см3) предстательной железы является клинически незначимым, поскольку не обладает инфильтрирующим ростом, не дает метастазов; при этом пациент погибает от каких-либо других заболеваний, а не в результате прогрессирования рака предстательной железы. Однако исследования последних лет убедительно показали, что относиться к проблеме "малого" рака предстательной железы, как к проблеме беззубого льва, нельзя, поскольку поведение небольших опухолей и их биологическая активность часто непредсказуемы. Так Epstein J.I. и соавт. выявили прогрессирование заболевания в стадии Т1а в 16% случаев. в стадии Т2а — в 32% случаев. В связи с весьма значительным распространением рака предстательной железы в популяции и принципиальными различиями в выборе тактики лечения ранних и поздних стадий рака предстательной железы, остро встает проблема раннего выявления заболевания.
Рис.16.Ранняя стадия карциномы простаты (стадия рТ2b): гипоэхогенное образование внутри предстательной железы (стрелки)
При определении состояния контура (капсулы) предстательной железы оцениваются наличие или отсутствие асимметричной деформации контура, а также четкость границы между предстательной железой и перипростатической клетчаткой и рядом расположенными органами. Асимметричная деформация контура железы появляется при подкапсульном и экстракапсулярном росте опухоли. Нечеткость контура может свидетельствовать о наличии опухолевой инвазии капсулы либо о наличии инвазии перипростатической клетчатки и рядом расположенных органов.
Размеры опухоли. Минимальный диаметр опухоли, выявляемой при ультразвуковом исследовании по данным литературы, составляет 4.0-6 мм, что позволяет выявлять опухоли гораздо меньшего объема, чем при пальцевом ректальном исследовании. К сожалению, нет прямой корреляции между объемом опухоли и качеством ее эхографической визуализации. Вернее, не только размер опухоли определяет степень выявляемости опухоли при эхографии — в большей степени визуализация опухоли зависит от ее гистоморфологии. локализации и путей распространения опухоли, а также от времени существования опухолевого узла. Все эти качества находят отображение в эхоструктуре опухоли.
Эхоструктура опухоли. Определение эхоструктуры опухоли методом ультразвукового исследования через переднюю брюшную стенку часто невозможно из-за значительного удаления органа от сканирующей поверхности. При этом небольшие изменения структуры органа, характерные для ранних стадий рака и не сопровождающиеся изменением формы, симметрии органа, нарушением целостности капсулы, не регистрируются, поскольку находятся вне пределов разрешающей способности аппарата.

Рис.17. Прогрессирующая карцинома простаты: неоднородное гипоэхогенное образование с нечеткими границами и периферическими выростами. В - мочевой пузырь, Р - карцинома простаты.
Гистологическое разнообразие тканей предстательной железы и опухолей предстательной железы приводит к проблемам в интерпретации изображения, получаемого при ТРУЗИ. Даже при наличии обычного железистого рака периферической зоны наблюдается различная эхогенность опухоли в зависимости от гистологической дифференцированности. По данным Scardino Р.Т. в 60% случаев опухолевые узлы выглядят гипоэхогенными узлами, в 39% случаев опухоли изоэхогенны окружающей простатической нормальной ткани и, следовательно, не визуализируются. В 1% случаев по данным Scardino Р.Т. был выявлен гиперэхогенный рак. Гипоэхогенную структуру давали опухоли низкодифференцированные, состоящие из множества мелких атипичных клеток, одинаковых по физическим свойствам, имеющих одинаковые акустические характеристики. Высокодифференцированные опухоли, состоящие из больших железистых клеток, а также опухоли, инфильтрирующие окружающую ткань. — изоэхогенны. В последнем случае, в зависимости от соотношения количества раковых клеток и инфильтрированной нормальной ткани либо ткани аденомы, зона раковой инфильтрации может выглядеть умеренно гипоэхогенной, либо изоэхогенной здоровой ткани, либо изоэхогенной ткани аденомы.
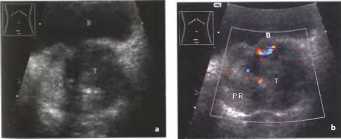
Рис.18. а, b Гипоэхогенное образование в левой доле предстательной железы, инфильтрирующее правую долю (PR). Гистологически подтвержденная карцинома предстательной железы, стадия Ша. В - мочевой пузырь. Т - карцинома простаты, b ЦДЭ: неоднородное гипоэхогенное образование, прорастающее за пределы капсулы Пятна редких аберрантных сосудов.
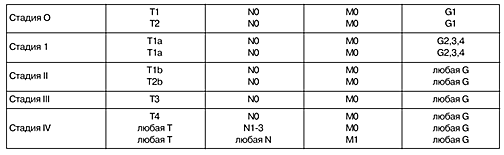
Для постановки стадии рака по данным клинико-морфологического исследования обычно используется классификация, представленная в таблице 1.
Таблица 1. Классификация, используемая для определения стадии рака поданным клинико-морфологического исследования.
|
тх- |
недостаточно информации для определения стадии, |
|
то- |
первичной опухоли не выявлено, |
|
Т1 - |
случайно выявленный рак (при гистологическом исследовании после ТУР), |
|
Т1а- |
выявлено не более трех мелких очажков, |
|
Т1b- |
выявлено более трех мелких очажков, |
|
Т2- |
опухоль клинически проявляется (определяется макроскопически), |
|
Т2а- |
опухоль в 1,5 см и менее по максимальному диаметру, окруженная |
|
|
нормальной тканью по крайней мере с трех сторон, |
|
Т2b- |
опухоль более 1,5 см по максимальному диаметру или билатеральная, |
|
ТЗ- |
инфильтрация верхушки, капсулы предстательной железы шейки мочевого |
|
|
пузыря или семенных пузырьков, предстательная железа не фиксирована, |
|
Т4- |
предстательная железа фиксирована, имеется прорастание в окружающие |
|
|
структуры, не указанные в ТЗ, |
|
N0- |
нет метастазов в регионарные лимфоузлы, |
|
N1 |
поражен единичный лимфоузел с одной стороны по ходу внутренних |
|
|
подвздошных сосудов, |
|
N2 |
поражены единичные лимфоузлы с двух сторон по ходу внутренних |
|
|
подвздошных сосудов, или множественные лимфоузлы с одной стороны, |
|
N3 - |
поражены множественные лимфоузлы с двух сторон по ходу внутренних |
|
|
подвздошных сосудов, общих подвздошных сосудов и выше, |
|
М0- |
отдаленные метастазы не определяются, |
|
М1 - |
отдаленные метастазы определяются, |
Гистологическая классификация (в соответствии с UICC)
GX — недостаточно информации;
G1 — высоко дифференцированная, умеренная анаплазия;
G2 — умеренно дифференцированная опухоль, умеренная анаплазия;
G3-4 — низкодифференцированная/недифференцированная, выраженная анаппазия.
В соответствии с приведенной клинико-морфологической классификацией при выявлении и определении стадии рака предстательной железы врач ультразвуковой диагностики должен оценить:
— состояние контура железы (оценивается четкость контура, наличие деформаций контура);
— размеры опухоли;
— эхоструктуру железы;
— взаимоотношение с рядом расположенными органами;
— состояние лимфатических коллекторов и органов “мишеней" метастазирования рака предстательной железы.
По мнению большинства исследователей 70-80% случаев рака предстательной железы является результатом перерождения клеток периферической зоны (ПЗ), обычно на расстоянии 3-4 мм от капсулы предстательной железы. Зоной анатомической "слабости", т.е. наиболее вероятным путем распространения ракового процесса, является верхушка предстательной железы, т.к. в области верхушки предстательная железа имеет очень невыраженную или вообще отсутствующую капсулу. Менее 5% раковых опухолей предстательной железы происходит из элементов центральной зоны (ЦЗ). Большинство же раковых опухолей, визуализируемых в этой области, распространяются в эту область из ПЗ. При этом в 25% случаев имеется инвазия семенных пузырьков. В месте проникновения семенных пузырьков в центральную зону имеется зона анатомической слабости капсулы и именно по этим путям происходит распространение ракового процесса в перипростатическое пространство. Семявыбрасывающие тракты являются внутренним путем распространения рака предстательной железы от верхушки до основания предстательной железы. В связи с этим любые подозрительные на раковый процесс участки, находящиеся в непосредственной близости от эякуляторных трактов, рекомендуется пунктировать. Промежуточные (транзиторные — ТЗ) зоны составляют всего 5% от всей железистой массы предстательной железы. Однако 10-20% рака предстательной железы происходит в ТЗ. Опухоли, происходящие в периферической зоне, даже при больших размерах редко инвазируют промежуточные зоны.
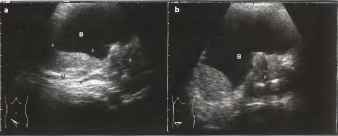
Рис.19. а, b Карцинома простаты в двух плоскостях сканирования. Простата (Р) имеет неправильную форму и неоднородную внутреннюю эхо-структуру. Железа выпятила стенку мочевого пузыря (В), что привело к нарушению оттока мочи и появлению осадка (стрелки). Мочеточник (U) сдавлен и закупорен.
Необходимо еще раз подчеркнуть, что некоторые гистологические типы опухолей не дают нарушений внутренней эхоструктуры и не визуализируются при ультразвуковом исследовании. При выявлении при пальцевом ректальном исследовании предстательной железы характерных для рака участков каменистой плотности, а также при существенном повышении уровня ПСА в сыворотке крови пациента и при отсутствии эхографических изменений структуры железы, необходимо обращать внимание на дополнительные, казалось бы, незначительные, признаки наличия ракового процесса. Это — нарушение симметрии органа относительно сагиттальной оси, наличие выбухании контура, нечеткость контура железы, состояние рядом расположенных органов и тканей (особенно семенных пузырьков и мочевого пузыря). Проведение тщательного анализа "малых” признаков рекомендуется врачам, не владеющим техникой трансректального ультразвукового исследования. К сожалению, нарушение симметрии железы, нечеткость контура, изменения в семенных пузырьках, изменения стенки мочевого пузыря, как правило, являются признаками местного распространения опухоли (в стадии ТЗ-Т4). При наличии третьей и четвертой стадии рака имеется асимметричное увеличение железы, деформация контура. При наличии выхода опухоли за пределы железы отмечаются нечеткость контура, стирание границы между предстательной железой и окружающей клетчаткой либо рядом расположенными органами (мочевым пузырем, семенными пузырьками, прямой кишкой). При прорастании опухоли в рядом расположенные органы изменяется их эхоструктура. При прорастании в семенные пузырьки отмечается их асимметричное увеличение, смещение и деформация.
Таким образом, в диагностике карциномы предстательной железы принято выделять:
Ранние признаки:
· Неоднородная эхо-структура.
· Гипоэхогенные участки.
Поздние признаки:
· Неровные контуры железы с нарушением целостности капсулы.
· Инфильтрация окружающих структур (выходной отдел мочевого пузыря, устье мочеточников, семенные пузырьки, лимфатические узлы).
· ЦДЭ: редкие опухолевые сосуды.
Диагностика неопущения яичка, орхита, эпидидимита
Проблема ультразвуковой диагностики заболеваний органов мошонки на сегодняшний день остается весьма актуальной. Из анализа литературных источников следует, что в настоящее время наиболее освоены различные методики ультразвукового исследования органов мочеполовой системы, в частности, для выявления заболеваний почек, мочевого пузыря и предстательной железы. Вопросам ультразвуковой диагностики патологических изменений органов мошонки уделяется недостаточное внимание.
Если у мальчиков старше 3 месяцев не обнаружены оба яичка в мошонке, следует задаться вопросом о локализации неопущенного или эктопированного яичка или наличии других аномалий развития яичка.
Анорхизм — врожденное отсутствие обоих яичек. При этом возможно одновременное недоразвитие или отсутствие придатков яичек и семявыносящих протоков. Ультразвуковая картина при этом пороке развития характеризуется отсутствием изображения яичек при исследовании мошонки и области паховых каналов.
Монорхизм — врожденное наличие только одного яичка. Аномалия связана с нарушением эмбриогенеза перед закладкой почки и половой железы, поэтому нередко монорхизм сочетается с врожденно единственной почкой. При ультразвуковом исследовании отмечается аплазия или недоразвитие соответствующей половины мошонки. Единственное яичко обычно увеличено в размерах, структура его паренхимы не изменена.
Обычно яичко обнаруживается в паховом канале вблизи передней брюшной стенки, о возможны самые разные варианты. Аномалии расположения одного или обоих яичек, не достигших мошонки, называются крипторхизмом. Аномалии положения яичка подразделяют на две группы: 1) задержка яичка во внутриутробном периоде на каком-то этапе пути от нижнего полюса первичной почки до дна мошонки; 2) эктопия яичка, при которой оно располагается под кожей лобка, бедра, промежности, полового члена или в тазу. Эктопия яичка встречается крайне редко. Практическое значение имеет задержка яичка, которую разделяют на брюшную и паховую. Ультразвуковое исследование эффективно только при паховой ретенции яичек. При брюшной форме крипторхизма обнаружить яичко ультразвуковым методом, как правило, не удается. Если при сонографическом исследовании не удалось обнаружить неопушенное или эктопированное яичко, из-за риска злокачественного перерождения должно быть проведено ЯМР-исследование.
Неожиданное возникновение в мошонке сильной боли, иррадиирующей в пах, требует скорейшей дифференциальной диагностики между воспалением и перекрутом, поскольку устойчивость ткани яичка к ишемии до наступления необратимого некроза составляет около 6 часов. При воспалении кровоснабжение сохраняется. Это можно увидеть при цветном доплеровском сканировании как характерный артериальный кровоток в ткани яичка, часто увеличенный на пораженной стороне. При перекруте, наоборот, кровоток снижается на одной стороне или отмечается общее его снижение.
Ультразвуковые данные при перекруте яичка следующие:
· Увеличение яичка.
· В течение нескольких дней яичко уменьшается в размерах, может наступить его атрофия.
· Пораженное яичко имеет одинаковую эхогенность с интактным яичком
· Замещение гипоэхогенных участков анэхогенными в течение нескольких дней, что указывает на некроз.
· Увеличение придатка яичка.
· Гидроцеле.
· Отсутствие кровотока по данным ЦДЭ.
Точность ультразвуковой диагностики: перекрут яичка может быть ошибочно принят за опухоль или воспаление. Отсутствие кровотока при ЦДЭ позволяет подтвердить диагноз в 100% случаев.
Внимание: это состояние является показанием для неотложного хирургического вмешательства.
Эпидидимит — воспаление придатка яичка относят к одному из наиболее частых заболеваний половых органов у мужчин. В большинстве случаев эпидидимит имеет инфекционную природу. Чаще всего источниками инфекции являются неспецифическая бактериальная флора, гонорея, трихомонадная инвазия, бруцеллез, малярия. Реже встречается эпидидимит специфического происхождения — туберкулезный, сифилитический. Инфекция в придаток яичка чаще проникает гематогенно, реже — по лимфатическим путям, по просвету семенных путей и контактным путем из пораженного яичка. Первоначально поражается придаток одного яичка. Двустороннее развитие заболевания наблюдается редко. По характеру течения различают острый, подострый и хронический эпидидимит. Острый эпидидимит отличается характерной клинической картиной — бурным началом с повышением температуры тела, резкими болями Орхит или эпидидимит обычно сопровождаются отечным утолщением яичка или придатка. Если признаки неубедительные, может оказаться полезным сравнение обеих сторон для определения их относительных размеров. Утолщенная и частично многослойная стенка мошонки может рассматриваться как проявление сопутствующего отека. Исходом хронического эпидидимита может быть кистозное изменение придатка яичка.
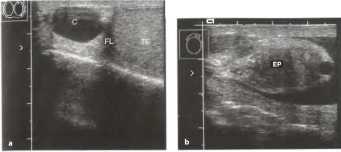
Рис.20. Эпидидимит: отечный гипоэхогенный придаток яичка (ЕР) и сопутствующее гидроцеле. ТЕ - яичко.
Орхит — воспаление яичка — развивается чаще всего как осложнение инфекционного заболевания, иногда возникает после травмы яичка. В ряде случаев неспецифический орхит развивается в результате перехода воспалительного процесса с придатка на яичко. Заболевание протекает остро или имеет характер хронического процесса. При орхите воспалительный процесс диффузно распространяется на часть или на всю паренхиму яичка. Изолированное воспаление канальцев яичка или интерстиции обычно не встречается.
При остром орхите возникает отек белочной оболочки и перегородок яичка. В просвете канальцев яичка накапливается экссудат. Развивается воспалительная инфильтрация межуточной ткани. Вследствие этого ультразвуковая картина острого орхита достаточно типична. Яичко увеличено в объеме, имеет гладкую поверхность. Эхогенность паренхимы яичка значительно снижена.
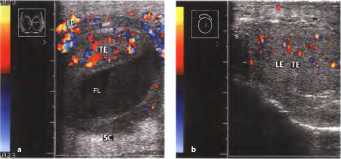
Рис. 21. а, b Бактериальный орхит правого яичка с образованием абсцесса (FL). а) Слегка повышенная эхогенность и гиперваскуляризация воспалительного генеза. Воспалительный отек мошонки (SC). ЕР - придатки яичек, ТЕ - яичко, b) Для сравнения представлено левое яичко с нормальной эхогенностью и нормальной васкуляризацией.
В большинстве случаев орхит сопровождается периорхитом и реактивным выпотом в оболочках яичка. Часто орхит осложняется эпидидимитом, и, соответственно, на ультразвуковых томограммах отмечается увеличение размеров придатка и изменение его структуры. В некоторых случаях придаток яичка отдельно не дифференцируется. Нередко острый орхит абсцедирует. Абсцесс определяется в виде зоны без отражений в толще паренхимы яичка. Иногда в полости абсцесса встречаются тонкие эхогенные перегородки.
Скопление гомогенной анэхогенной жидкости, безусловно, указывает на гидроцеле. Водянка оболочек яичка (гидроцеле) может быть приобретенной либо врожденной. У взрослых гидроцеле чаще носит приобретенный характер, у детей — врожденный. Причинами приобретенной водянки оболочек яичка чаще всего бывают воспалительные заболевания придатка яичка и травма его. Причиной врожденной водянки является незаращение влагалищного отростка брюшины после опущения яичка в мошонку. По незаращенному влагалищному отростку из брюшной полости, а частично из эндотелиального покрова влагалищного отростка собирается жидкость в полости собственной оболочки яичка. При острых воспалительных процессах в яичке и его придатке часто возникает реактивная водянка оболочек яичка, которая проходит по мере ликвидации основного заболевания. В ряде случаев реактивный выпот в оболочку можно наблюдать при опухоли яичка Ультразвуковая картина водянки оболочек яичка, как правило, не вызывает затруднений в интерпретации в вид наличия характерных признаков этого заболевания. Гидроцеле характеризуется обширной зоной без отражений, окружающей неизмененные яичко с придаток. Иногда жидкость проникает е паховый канал, образуя водянку е форме песочных часов иле многокамерную водянку.
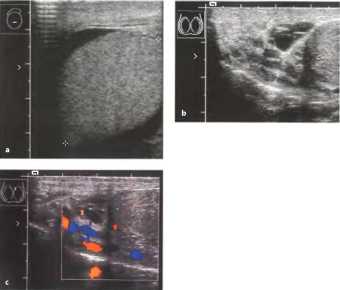
Рис.22. Гидроцеле при орхите (баллонообразное увеличение яичка),
Варикозное расширение вен семенного канатика (варикоцеле). Варикоцеле чаще всего развивается вследствие нарушения оттока крови из левой яичковой вены на почве стеноза почечной вены или тромбоза ее либо нижней полой вены. По этой причине варикоцеле гораздо чаще наблюдается слева, где яичковая вена впадает в почечную вену, а не в нижнюю полую вену, как справа. Повышенное давление в почечной вене вследствие обструкции в ней или нижней полой вене приводит к обратному току венозной крови из почечной вены по яичковой вене в гроздевидное сплетение яичка и далее по наружной семенной вене в общую подвздошную вену. Варикоцеле является частью обходного ренокавального анастомоза, компенсаторно развившегося вследствие затрудненного оттока крови по почечной вене при сужении ее просвета и состоящего из яичковой вены, гроздевидного сплетения и наружной семенной вены. Причинами сужения просвета почечной вены могут быть ретро аортальное ее расположение, рубцовый процесс в забрюшинной клетчатке, острый угол отхождения верхней брыжеечной артерии от аорты, вследствие чего почечная вена оказывается зажатой между аортой и верхней брыжеечной артерией. Аналогичны причины правостороннего варикоцеле в тех случаях, когда правая яичковая вена впадает в правую почечную вену. Однако чаще расширение вен правого семенного канатика является вторичным по отношению к варикозному расширению вен левого гроздевидного сплетения, связанного венозными анастомозами с правым гроздевидным сплетением.

Рис.23. Варикоцеле: многочисленные анэхогенные участки расширения сосудов вокруг придатка яичка
Расширение вен семенного канатика имеет характерные ультразвуковые признаки. Варикоцеле определяется в виде зоны без четких контуров или в виде тяжа, расположенного кзади от яичка или над ним и имеющего ячеистую структуру за счет множественных округлых или овальных участков без отражений. Подобная структура обусловлена множеством расширенных венозных сосудов, попадающих в плоскость сканирования. Различают три стадии варикозного расширения вен семенного канатика. В первой стадии расширение венозных сосудов определяется при натуживании пациента или при исследовании его в положении стоя. При исследовании в горизонтальном положении просвет расширенных венозных сосудов уменьшается. Во второй стадии расширенные венозные сосуды определяются на уровне верхнего полюса яичка и несколько ниже. Расширение вен семенного канатика сохраняется при исследовании в положении лежа. В третьей стадии варикозно расширенные вены определяются ниже нижнего полюса яичка, отмечается уменьшение размеров, атрофия яичка.
Диагноз варикоцеле устанавливается с помощью пробы Вальсальвы или цветной доплеровской сонографии.

Рис. 24. ЦДЭ варикоцеле: прием Вальсальвы вызывает появление цветовых сигналов, отражающих ускорение венозного кровотока
Иногда грыжевой мешок с петлей кишки, гидроцеле и неопущенное яичко на той же стороне можно увидеть все вместе на одном сонографическом сечении.
Гидроцеле может наблюдаться при опухоли яичка.
Опухоли яичка делят на две группы: герминогенные, развивающиеся из семенного эпителия, и негерминогенные, исходящие из соматических клеток. Согласно международной морфологической классификации герминогенные опухоли делят следующим образом.
А. Опухоли одного гистологического типа.
1. Семинома.
2. Сперматоцитная семинома.
3. Эмбриональный рак.
4. Опухоль желточного мешка.
5. Полиэмбринома.
6. Хорионэпителиома.
7. Тератома:
а) зрелая;
б) незрелая;
в) со злокачественной трансформацией.
Б. Опухоли более чем одного гистологического типа.
1. Эмбриональный рак + тератома (тератокарцинома).
2. Хорионэпителиома + любые другие варианты герминогенных опухолей.
3. Другие комбинации.
Часто, но не всегда, опухоли яичка создают неоднородную структуру паренхимы. Высокодифференцированная семинома может быть гомогенной и выглядеть сонографически как образование без четких контуров. На ультразвуковых томограммах опухоль яичка имеет неправильную форму, иногда состоит из нескольких сливающихся узлов. Опухолевый процесс сопровождается увеличением размеров яичка, реактивным выпотом в его оболочках. Проведенные рядом исследователей морфолого-ультразвуковые сопоставления не выявили достоверных различий в частоте ультразвуковых признаков в зависимости от гистологического типа опухоли.

Рис.25. Карцинома яичка (TU). ЦДЭ показывает периферическую гиперваскуляризацию.
Известно, что в ряде случаев первым проявлением злокачественной опухоли яичка является метастатическое поражение забрюшинных или медиастинальных лимфатических узлов при клинически неизмененных яичках. У 12-14% пациентов опухоль яичка не определяется при пальпации, либо пальпация затруднена из-за скопления жидкости в оболочках яичка. На сегодняшний день ультразвуковая томография является единственным методом, позволяющим выявить непальпируемую опухоль яичка. Ультразвуковое исследование яичек должно быть обязательным у пациентов с метастатическим поражением лимфатических узлов без выявленного первичного очага, а также у пациентов с пальпируемой опухолью яичка для исключения билатерального поражения
Метастазы в яичко встречаются очень редко, в основном при опухолях предстательной железы и почек. Возможно также метастатическое поражение яичек при пигментных новообразованиях кожи.
Опухоли яичка рано метастазируют лимфогенным путем в забрюшинные лимфатические узлы. Известно, что у 50-60% больных с опухолью яичка к моменту поступления в стационар имеются забрюшинные метастазы. В связи с этим, при обследовании пациента с предполагаемой опухолью яичка должно обязательно проводиться исследование забрюшинного пространства. Особенностью лимфооттока обусловлено преимущественное поражение паракавальных лимфоузлов при опухоли правого яичка и парааортальных при опухоли левого
Оценка результатов и дальнейшие исследования
· Ультразвуковое исследование: патология половых органов часто случайно обнаруживается при УЗИ и нередко с трудом поддается интерпретации. По этой причине любые значимые изменения должны, по меньшей мере, классифицироваться как подлежащие последующему контролю либо требующие дальнейшего специального исследования.
· Дальнейшие исследования:
Внимание: любое гипоэхогенное образование простаты неопределенного значения требует дальнейших исследований.
· Пальцевое исследование прямой кишки, возможно контрольное урологическое исследование.
· Проба на простат- специфический антиген (ПСА): нормальный уровень ПСА зависит от возраста; в настоящее время карцинома простаты выявляется и у более молодых людей (считается, что отягощенная наследственность увеличивает риск). Комбинация пробы на ПСА с пальцевым ректальным исследованием повышает прогностическое значение положительного результата до 49%.
· Трансректальное ультразвуковое исследование (ТРУЗИ): в связи с низкой специфичностью и чувствительностью ТРУЗИ в качестве метода диагностического скрининга ему все больше отводится функция последующего контроля при патологических результатах других скрининговых тестов, например, пробы на ПСА и пальцевого ректального исследования, и контроля после различных методов лечения.
· Трепанобиопсия.




