Результаты соннографии при патологии надпочечников
Результаты соннографии при патологии надпочечников
Эхография надпочечников в норме
Надпочечники — тонкие структуры, расположенные в толще забрюшинной клетчатки, в дубликаторе почечной фасции, в поперечном срезе имеющие форму перевернутой буквы "Y” или "V”. Вопрос об эхографических размерах и структуре нормальных надпочечников является весьма сложным, поскольку в настоящее время ставится под сомнение сама возможность эхографической визуализации нормальных надпочечников во взрослой популяции, хотя литературные сведения по этому вопросу довольно противоречивы. На результатах обследований сказываются, вне всякого сомнения, такие определяющие факторы, как опыт врача и качество используемой ультразвуковой аппаратуры. При этом сразу же следует отметить, что в процессе осмотра правый надпочечник визуализируется лучше левого.
Эхографические размеры нормальных надпочечников при этом составляют: длина справа 1.8-2.8 см. длина слева 1.6-2.5 см. толщина 1,1-1,6 см .
Наиболее распространенными доступами для визуализации зоны локализации надпочечников являются: справа — субкостальный (при этом, акустическим 'окном’ является правая доля печени и нижняя полая вена), слева — интеркостальный по левой аксиллярной линии. Газовый пузырь желудка мешает визуализации левого надпочечника, с этой стороны нет хорошего "акустического окна”, в связи, с чем часто надпочечниковая патология не диагностируется именно слева.
Нормальные надпочечники могут быть обнаружены лишь при длительном исследовании с использованием оборудования с высоким разрешением. Надпочечники легче визуализировать при их увеличении
Правый надпочечник: сканирование в высокой латеральной поперечной или косой плоскости позволяет определить верхний полюс почки и нижнюю полую вену (надпочечник должен располагаться между ними), снимок в верхней продольной плоскости брюшной полости по среднеключичной линии или передней подмышечной линии позволяет визуализировать полую вену.
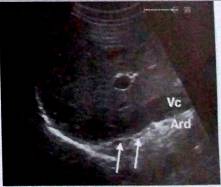
Рис. 1. Визуализация правого надпочечника на продольном сечении: плоскость среза проходит через печень и полую вену (Vс), за ней идет надпочечник (^^). Ard — правая почечная артерия.
Ориентирами для определения зоны нахождения правого надпочечника являются верхний полюс правой почки, правая доля печени латерально. правая ножка диафрагмы медиально, нижнеполая вена медиально;
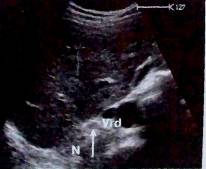
Рис. 2. Визуализация правого надпочечника на поперечном сечении: видно место отхождения почечной вены (Vrd), а также небольшой срез верхнего полюса почки (N). Хорошо визуализируется надпочечник (^);
Визуализация левого надпочечника проходит гораздо сложнее. Спереди верхний полюс левой почки прикрыт желудком и кишечником.
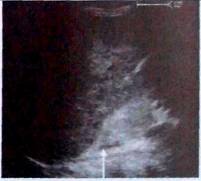
Рис. 3. Визуализация левого надпочечника на боковом продольном сечении: виден гипоэхогенный срез надпочечника (^).
Левый надпочечник: определяется при сканировании в высокой боковой плоскости, проходящей через нижний полюс селезенки и верхний полюс почки; датчик наклоняется медиально, по направлению к аорте. Как и справа, железа может быть обнаружена в высокой верхней поперечной плоскости брюшной полости, между верхним полюсом почки и аортой.
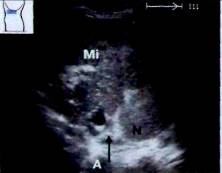
Рис. 4. Левый надпочечник (^) на боковом поперечном сечении. Mi — селезенка (дополнительная находка: неходжкинская лимфома), N — ночка, А - аорта.
У взрослых надпочечники не видны или иногда слабо различимы в околопочечной клетчатке. Ультразвуковое исследование надпочечников не поддается однозначной оценке.
Врач, выполняющий ультразвуковое исследование надпочечников, должен обратить внимание на следующие моменты:
- общая картина неизмененных надпочечников не поддается однозначной оценке;
- довольно плохо различимы гиперплазии и небольшие аденомы надпочечников;
- выявленные гормонально-активные изменения надпочечников должны подтверждаться КТ, МРТ и другими методами специфической диагностики;
- основной задачей ультразвукового обследования является поиск и обнаружение гормонально-неактивных бессимптомных опухолей.
Ультразвуковое исследование не относится к совершенным методам визуализации надпочечников.
Основной задачей обследования является обнаружение гормонально-неактивных бессимптомных опухолей.
Опухоли надпочечников
Признаки опухолей надпочечников
По признаку органоспецифичности различают опухоли: органоспецифичные и неорганоспецифичные. Органоспецифичные — адренокортикальные опухоли (опухоли из различных клеток коры надпочечников), адреномедуллярные опухоли (в основном феохромоцитомы и феохромобластомы — опухоли, исходящие из хромаффинных клеток мозгового вещества). Гормонопро-дуцирующие опухоли надпочечников, такие как аденома при синдроме Кона или гиперплазия при синдроме Кушинга, обычно слишком малы, чтобы быть обнаруженными при сонографии. Только клинически выраженная феохромоцитома, обычно уже достигшая нескольких сантиметров в диаметре, может быть обнаружена сонографически в 90% случаев.
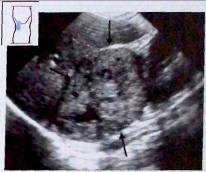
Рис.5. Рак надпочечника. Большая неоднородная опухоль (>^v) выше правой почки. На основании только ультразвуковых данных нельзя провести дифференциальный диагноз с метастазом в надпочечник.
Неорганоспецифичные опухоли: опухоли-метастазы из других органов, лимфомы. редко встречающиеся опухоли (сосудистые опухоли, опухоли из жировой ткани, нервных волокон и т.д.). Гематогенное распространение метастазов обусловлено сильной васкуляризацией надпочечников и может происходить при бронхогенном раке, а также при раке молочных желез и почек. Метастазы обычно видны как гипоэхогенные очаги между верхним полюсом почки и селезенкой или нижней поверхностью печени, соответственно, и их следует дифференцировать с атипичными кистами почки.
По степени злокачественности различают доброкачественные опухоли (аденомы) и злокачественные (карциномы).
По наличию гормональной активности различают гормонально активные опухоли (как доброкачественные, так и злокачественные) и гормонально неактивные надпочечниковые опухоли.
В целом клиническими проявлениями опухолей надпочечников являются: сонливость, электролитные расстройства, гормональные нарушения; боль в верхней части живота вследствие «масс-эффекта» (эффекта сдавливания окружающих тканей); отек в результате синдрома компрессии полой вены.
Определить наличие и специфику гормональной активности по эхографической картине опухоли не представляется возможным. Скорее наоборот, наличие клинических проявлений гормонально активной опухоли надпочечника является показанием к проведению эхографического исследования. К гормонально активным опухолям коры надпочечника относятся андростеромы, альдостеромы, кортикостеромы.
При диагностике опухолей надпочечников используются:
· Анамнез, клиническая картина.
· Лабораторные анализы (до 20% опухолей надпочечников являются несекретирующими): электролитный состав крови; при необходимости определяется суточный уровень кортизола; уровень андрогенов, альдостерона, проба с подавлением секреции.
· Ультразвуковое исследование и чрескожная аспирация под контролем ультразвука.
· При необходимости КТ-исследование.
Андростеромы и стромы — опухоли сетчатой зоны коры надпочечников, продуцирующие большое количество андрогенов и эстрогенов, а также кортизол и минералокортикоиды. Эти опухоли проявляются в клинике симптомами вирилизации, артериальной гипертензией, признаками синдрома Кушинга. Аналогичная клиническая симптоматика имеет место при опухолях половых желез, при врожденной вирилизирующей гиперплазии надпочечников. Эстроген-секретирующие опухоли характеризуются высоким уровнем эстрогенов, а также снижением концентрации гонадотропина. Ведущими в клинике являются признаки феминизации.
Альдостеромы — опухоли клубочковой зоны коры надпочечников, сопровождающиеся гиперпродукцией альдостерона. Клинические симптомы альдостеронизма (синдрома Кона) связаны с электролитными нарушениями в виде избыточного выведения ионов калия и задержки в организме ионов натрия и хлоридов и проявляются, прежде всего, поражением сердечно - сосудистой системы и почек. Аналогичная клиника имеет место при гиперплазии клубочковой зоны коры надпочечников.
Кортикостеромы — опухоли пучковой зоны коры надпочечников, продуцирующие избыточное количество глюкокортикоидов, в связи, с чем развивается кушингоидный синдром. Аналогичная клиническая симптоматика наблюдается при поражении гипоталамуса или гипофиза (болезнь Иценко-Кушинга) с гиперпродукцией АКТГ и билатеральной гиперплазией надпочечников, а также при аденокарциномах легких, поджелудочной железы, яичников и матки, продуцирующих АКТГ-подобную субстанцию, повышающую функцию надпочечников.
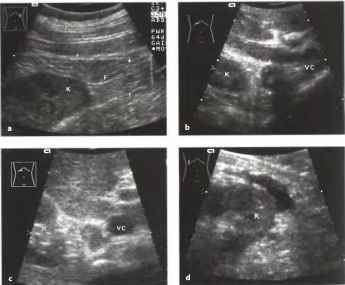
Рис.6. a-d Околопочечное образование, а Околопочечный жир (F). Стрелки: фасция Герота, окружающая околопочечную жировую капсулу, К - почка, b Аденома правого надпочечника (стрелка), выявленная случайно как образование со сложной структурой. Дифференциальный диагноз: феохромоцитома, метастазы, первичная карцинома. Гормональные тесты были отрицательными, с Метастаз бронхиальной карциномы в надпочечник (курсоры), располагающийся между верхним полюсом почки (К) и полой веной (VC). d Околопочечное скопление жидкости, сообщающееся с почкой на перикапсулярном уровне. Дифференциальный диагноз: абсцесс, гематома, уринома.
Для опухолей надпочечников характерны следующие ультразвуковые данные: Гипоэхогенное образование, определяющееся справа между полой веной и верхним полюсом почки (где оно может легко вызвать синдром компрессии полой вены) или слева, между аортой и верхним полюсом почки
Гормонально активной опухолью медуллярного вещества (хромаффинных клеток) надпочечников является феохромоцитома или феохромобластома. Ведущим клиническим симптомом является гипертония (постоянная форма с кризами либо пароксизмальная форма). Аналогичные кризы наблюдаются при различных формах гипертонической болезни, заболеваниях почек, диэнцефальном синдроме. Однако добиться купирования криза при наличии феохромоцитомы возможно только введением средств, блокирующих действие катехоламинов. Характерно также повышение уровня катехоламинов и продуктов обмена катехоламинов в анализах мочи, сделанных после криза.
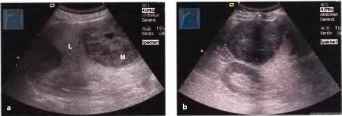
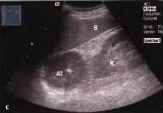
Рис.7. а-с Опухоль надпочечника, а Неоднородное гипоэхогенное образование (Р), предположительно в печени (L), подозрительное в плане опухоли печени, b Гипоэхогенное образование (курсоры) возле верхнего полюса правой почки у того же пациента, с На снимке в боковой плоскости определяется крупная гипоэхогенная опухоль надпочечника (AT), расположенная медиальнее передней части верхнего полюса левой почки (К). Диагноз: феохромоцитома. S - селезенка.
Эхографически феохромоцитома представлена образованием повышенной эхогенности, иногда с анэхогенными участками, соответствующими зонам распада или кровоизлияний Необходимо также помнить, что феохромоцитома может иметь и вненадпочечниковую локализацию (паракавальные симпатические ганглии, симпатические ганглии средостения, ганглии в стенке мочевого пузыря).
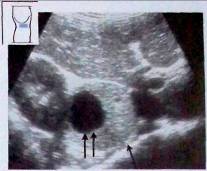
Рис. 8. Феохромоцитома справа (^). Опухоль с кистозными структурами (^^) прилежит к правой почке.
Точность ультразвуковой диагностики: карциномы надпочечника редко имеют размеры менее 3 см, обычный размер аденом менее 6 см. Опухоль надпочечника, размер которой не превышает 2-3 см, легко может быть выявлена при целенаправленном ультразвуковом исследовании Дифференциальный диагноз доброкачественных и злокачественных новообразований проводится путем чрескожной биопсии, выполняемой под контролем ультразвука. Перед проведением тонкоигольной биопсии следует исключить феохромоцитому, чтобы избежать гипертонического криза
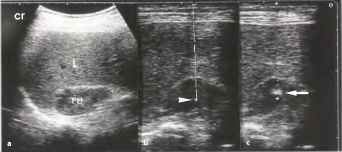
Рис.9. ТИАБ. а В области правого надпочечника определяется гипоэхогенное образование (TU) эллиптической формы. L - печень, b Образование визуализировано, отмечен ход иглы, определена глубина ее введения (усеченная стрелка), с Подтверждено расположение эхо-сигнала кончика иглы в патологическом очаге (стрелка
Жидкий аспират подвергается цитологическому и бактериологическому анализу.
Подготовка образца:
· Материал (смешанный с цитратом) извлекается на предметное стекло
· Более крупные частицы помещаются в пробирку Эппендорфа, заполненную формалином.
· Материал для цитологического исследования распределяют по предметному стеклу и высушивают на воздухе.
Более существенное значение сонография имеет для выявления метастазов в надпочечники.
Метастатические опухоли надпочечников. Источником метастазирования наиболее часто являются: легкие, молочная и щитовидная железы, толстая кишка, поджелудочная железа, пищевод. Часто наблюдается поражение надпочечников при меланоме, лимфоме. Поражение обычно двустороннее. Чаще встречаются метастазы с четкими, ровными контурами, округлой формы.
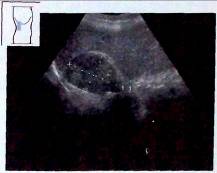
Рис.10. Метастаз в надпочечник.
Несмотря на злокачественность процесса, контур опухоли ровный и четкий, внутренняя эхоструктура относительно однородна. Корреляций между эхогенностью и эхоструктурой первичного очага и надпочечникового метастаза обычно нет. Единственной опухолью, дающей метастазы, имеющие аналогичные первичному очагу эхо-структурные изменения, является лимфома — в пораженных надпочечниках определяются псевдо-кистозные анэхогенные структуры с капсулой и дистальным псевдо-усилением. Дифференциальному диагнозу может способствовать выявление поражения забрюшинных лимфоузлов, которое почти всегда присутствует в этой стадии заболевания.
Является ли объемное образование в надпочечнике злокачественным или нет, решить на основании его эхогенности нельзя. Опухоли надпочечников необходимо дифференцировать с: надпочечниковыми гиперплазиями; воспалительными изменениями надпочечников (туберкулезного, сифилитического генеза, при токсоплазмозе, диссеминированном гистоплазмозе, гранулематозе); гематомами надпочечников (часто развиваются в перинатальный период в результате перинатальной гипоксии, а во взрослом состоянии — в результате сепсиса, антикоагулянтной терапии, при беременности, при тяжелых травматических проявлениях);
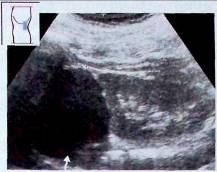
Рис. 11. Киста левого надпочечника (^). Сдавление верхнего полюса почки кистой.
кистами надпочечников с наличием внутренней структуры (нагноившаяся киста, киста с элементами кровоизлияния, киста с жидкостью, содержащей большое количество белка); некрозом надпочечника, развившимся в результате тромбоза надпочечниковой вены при менингококковой, стрептококковой, гонококковой инфекции у детей, или в результате ятрогенного тромбоза надпочечниковой вены при проведении надпочечниковой венографии.
Таким образом, несмотря на доступность и простоту исполнения, ультразвуковой метод не является самым информативным методом диагностики надпочечниковой патологии. При наличии клинико-лабораторных проявлений заболевания надпочечников (прежде всего — опухоли) после получения отрицательных результатов эхографии необходимо обязательное проведение КТ или МРТ, при которых возможна более точная диагностика, в частности, определение характера процесса (доброкачественного и злокачественного). В настоящее время меньшее значение приобретают селективная ангиография и венография. Для топической диагностики экстра органных опухолей с успехом используется радиоизотопное сканирование с изотопами иода. Аспирационная тонкоигольная биопсия, несмотря на высокую чувствительность и специфичность метода, при наличии гормонально-активных образований не проводится — в связи с опасностью развития криза.




